Insomnie: Moderní diagnostika, léčba a postupy pro klinickou praxi

Insomnie představuje jednu z nejčastějších poruch spánku s významnými důsledky pro fyzické i psychické zdraví. Moderní klasifikační systémy MKN‑11 a DSM‑5‑TR definují insomnii jako samostatnou chronickou poruchu charakterizovanou potížemi s navozením nebo udržením spánku či s předčasným probouzením spojenými s denní dysfunkcí. Prevalence se pohybuje mezi 10–30 % populace, přičemž neléčená insomnie zvyšuje riziko psychických poruch, kardiometabolických komplikací a výrazně snižuje kvalitu života. Diagnostika vyžaduje strukturovaný rozhovor, vedení spánkového deníku, posouzení závažnosti pomocí dotazníku ISI (Insomnia Severity Index) a diferenciální diagnostiku včetně screeningu komorbidit. První linií léčby je kognitivně‑behaviorální terapie insomnie (KBT‑I), která má nejvyšší dlouhodobou účinnost a je doporučována mezinárodními odbornými společnostmi. Krátké behaviorální intervence (BBTI) a digitální KBT‑I významně rozšiřují její dostupnost v běžné klinické praxi. Farmakoterapie má doplňkovou roli, zejména u akutní insomnie nebo při selhání nefarmakologických postupů, a vyžaduje pečlivé zvážení rizik, zejména u seniorů a pacientů se závislostním potenciálem. Další možnosti léčby, jako jsou transkraniální stimulace, kraniální elektrostimulace či fytoterapie, mohou představovat vhodný doplněk, avšak jejich účinnost je méně výzkumně podložena. Pro úspěšnou léčbu je zásadní včasná diagnostika, edukace pacienta, individualizovaná volba terapie a prevence relapsu. Strukturovaný klinický přístup může významně snížit společenské dopady chronické insomnie a zlepšit kvalitu života pacientů.
Úvod
Insomnie představuje jednu z nejčastějších poruch spánku a v moderním pojetí je vnímána nejen jako příznak jiného somatického onemocnění či psychické poruchy, ale také jako samostatná diagnóza s vlastní etiologií, průběhem a terapeutickými požadavky. Současné klasifikační systémy MKN‑11 (Mezinárodní klasifikace nemocí, 11. revize) a DSM‑5‑TR (Diagnostický a statistický manuál duševních poruch, textová revize pátého vydání) definují insomnii jako přetrvávající potíže s navozením spánku, jeho udržením či s předčasným probouzením doprovázené denní dysfunkcí v oblasti pozornosti, energie, emoční regulace či pracovního výkonu.1 Na rozdíl od dřívějších konceptů je insomnie chápána jako porucha autonomní regulace spánku, která se může stát chronickou i poté, co odezní původní vyvolávající faktor.
Metaanalýzy i populační šetření uvádějí výskyt mezi 10–30 % populace, přičemž chronickou insomnií trpí 6–10 % dospělých.2,3 V některých zemích, například ve Spojených státech amerických či Japonsku, se prevalence pohybuje v rozmezí 4–22 % v závislosti na definici a použité metodice.4 Podobné hodnoty jsou udávány i ve střední Evropě, kde dlouhodobé potíže se spánkem reportuje přibližně každý pátý dospělý. Tyto údaje podtrhují, že insomnie není marginální obtíží, ale významným problémem veřejného zdraví.
Chronický nedostatek kvalitního spánku je spojen se zvýšeným rizikem depresivních a úzkostných poruch, poruch užívání návykových látek, kardiovaskulárních onemocnění, diabetu 2. typu i kognitivního poklesu.5,6 Chronický nedostatek spánku narušuje funkce imunitního systému a je významným rizikovým faktorem pro rozvoj nádorových onemocnění (např. karcinom prsu, prostaty, tlustého střeva).7,8 Pacienti s insomnií udávají větší míru denní únavy, podrážděnosti a zhoršenou pracovní výkonnost, což se odráží v ekonomických ztrátách souvisejících s absencemi i přítomností v práci při sníženém výkonu.
Navzdory vysoké prevalenci a závažným důsledkům je insomnie často nedostatečně rozpoznávána i léčena. Za prvé, mnoho pacientů vnímá potíže se spánkem jako běžnou součást stresu či stárnutí, nikoli jako zdravotní problém vyžadující odbornou intervenci. Za druhé, v primární péči bývají spánkové potíže podhodnocovány nebo redukovány pouze na krátkou farmakoterapii, zatímco kognitivní a behaviorální faktory udržující insomnii zůstávají opomenuty.9 Za třetí, insomnie má tendenci stát se chronickou v důsledku maladaptivních strategií, jako je prodlužování času stráveného v posteli, nepravidelný spánkový režim či obavy z nespavosti, které dále narušují spánkový systém.10 Tyto faktory vysvětlují, proč insomnie často přetrvává roky a vyžaduje komplexní diagnosticko‑terapeutický přístup.
Diagnostická kritéria insomnie
Diagnostika insomnie prošla v posledních dvou dekádách významným vývojem. Moderní klasifikační systémy se odklánějí od rigidního dělení na „primární“ a „sekundární“ insomnii a zdůrazňují, že insomnie může být samostatnou poruchou, i pokud se vyskytuje současně s jiným onemocněním. Tento posun reflektuje poznatek, že insomnie má často vlastní patofyziologii a vyžaduje specifický terapeutický přístup (tab. 1).1,11
Diagnostika podle MKN‑11
Nová verze MKN‑11 přináší zásadní změnu v přístupu k poruchám spánku. Kategorie „neorganická nespavost (F51.0)“ MKN‑10 je nahrazena jasně definovanou entitou „insomnia disorder“, která je charakterizována přetrvávajícími potížemi s navozením spánku, jeho udržením nebo opakovaným brzkým probouzením doprovázenými narušením denního fungování.11
Hlavní změny oproti MKN‑10
- Diagnóza již neodlišuje primární vs. sekundární insomnii.
- Zdůrazňuje se chronický charakter potíží (≥ 3 měsíce, dříve i kritérium 6 měsíců).
- Porucha je definována na základě potíží a dopadu na funkci, nikoli na základě objektivního měření spánku.
- Je kladen důraz na autonomní etiologii insomnie i v přítomnosti komorbidit.
Kritéria MKN‑11
- Obtíže s usínáním, udržením spánku nebo s brzkým probouzením.
- Výskyt ≥ 3× týdně.
- Trvání ≥ 3 měsíce.
- Významná denní dysfunkce (únava, poruchy pozornosti, podrážděnost).
- Obtíže přetrvávají navzdory adekvátním podmínkám pro spánek.
Diagnostika podle DSM‑5‑TR
DSM‑5‑TR definuje „insomnia disorder“ obdobně jako MKN‑11, avšak s větším důrazem na psychologické a behaviorální faktory udržující potíže.1
Hlavní diagnostická kritéria
- Obtížné usínání, častá probouzení nebo brzké ranní probouzení.
- Výskyt ≥ 3 noci týdně, trvání ≥ 3 měsíce.
- Významné narušení denního fungování.
- Obtíže nejsou lépe vysvětleny jinou poruchou spánku (např. spánkovou apnoí).
- Potíže přetrvávají i při dostatečné příležitosti ke spánku.
Odlišení od krátkodobé insomnie
DSM‑5‑TR rozlišuje insomnii epizodickou (< 3 měsíce) a perzistentní (≥ 3 měsíce). Krátkodobá insomnie je často situační a může být reakcí na stresor; oproti tomu perzistentní insomnie je spojena s maladaptivními behaviorálními a kognitivními vzorci.10
Diagnostické nástroje
Klinická diagnostika insomnie je primárně anamnestická. Objektivní metody měření (aktigrafie, polysomnografie) jsou indikovány pouze při podezření na jiné poruchy spánku.
Klinický rozhovor
Zaměřuje se na:
- charakter obtíží (latence usnutí, noční probouzení, časné ranní probouzení),
- spánkový režim,
- denní projevy,
- komorbidity,
- užívané léky, stimulanty, alkohol,
- behaviorální návyky (čas v posteli, nespánkové aktivity v ložnici).
Spánkový deník
Standardem je vedení spánkového deníku po dobu alespoň 1–2 týdnů. Ve studiích BBTI, např. v multicentrické RABBIT trial, slouží deník k výpočtu spánkové efektivity a plánování restrikce spánku.4
Screeningové dotazníky
- Insomnia Severity Index (ISI) je validizovaný nástroj pro hodnocení závažnosti a změn v čase.3
- Epworth Sleepiness Scale sleduje ospalost, využíván i při diferenciální diagnostice při podezření na syndrom spánkové apnoe.
- Hospital Anxiety and Depression Scale (HADS) se používá jako screening depresivní nebo úzkostné komorbidity.
Hodnocení komorbidit a medikace
Nezbytné je zohlednit:
- psychiatrické diagnózy,
- bolest a somatická onemocnění,
- léky ovlivňující spánek (kortikosteroidy, SSRI, stimulancia, antihypertenziva),
- užívání hypnotik a riziko závislosti.12
Klinický obraz a průběh insomnie
Insomnie se klinicky projevuje širokou škálou nočních i denních příznaků, které významně zasahují do fungování pacienta. Chronická podoba poruchy je výsledkem souhry predispozic, spouštěcích událostí a udržujících faktorů, které společně narušují rovnováhu mezi spánkem a bděním. Pochopení těchto mechanismů je zásadní pro správnou diagnostiku a volbu terapeutického přístupu.10,13
Noční příznaky
Klasické projevy insomnie se sdružují do čtyř hlavních oblastí:
- SOL (sleep onset latency) – potíže s navozením spánku delší než 20–30 minut.
- WASO (wake after sleep onset) – opakovaná noční probouzení s obtížným návratem ke spánku.
- EMA (early morning awakening) – předčasné ranní probouzení s nemožností opět usnout.
- Nízká spánková efektivita (SE) – poměr doby spánku k době strávené v posteli < 85 %, což je typické zejména u chronické insomnie.
Tyto příznaky se mohou vyskytovat jednotlivě nebo v kombinaci. U některých pacientů dominuje prolongovaná doba usínání, zatímco jiní popisují fragmentovaný spánek nebo trvale předčasné probouzení, které bývá zvlášť časté u depresivních stavů.1
Denní příznaky
Insomnie se neprojevuje jen v noci; zásadní jsou její denní důsledky, které často přivádějí pacienta k vyhledání odborné pomoci. Mezi nejčastější dopady patří:
- výrazná únava a snížená energie,
- poruchy pozornosti, koncentrace a pracovního výkonu,
- emoční dysregulace a zvýšená iritabilita,
- zvýšené riziko úzkostně depresivních symptomů,
- zhoršení mezilidských vztahů z důvodu podrážděnosti a snížené tolerance stresu,
- zvýšené riziko chybovosti a nehod v práci i v dopravě.
I relativně mírné formy insomnie jsou spojeny s významnou denní dysfunkcí, která může dosahovat intenzity srovnatelné s jinými chronickými onemocněními.5
Vznik a udržování insomnie: model 3P
Nejvlivnějším konceptem vysvětlujícím etiologii a chronifikaci insomnie je tzv. model 3P, který popsali Spielman a kolegové.13 Tento model vymezuje tři odlišné, ale vzájemně propojené skupiny faktorů:
- Predisponující faktory (Predisposing)
Jedinci s vyšší mírou neuroticismu, úzkostnosti, citlivosti na stres či s vyšší nabuzenou reaktivitou mají větší riziko rozvoje insomnie. Uplatňují se genetické, osobnostní a neurobiologické faktory, které vytvářejí zranitelnost, ale samy o sobě obvykle nestačí k rozvoji poruchy.
- Spouštěcí faktory (Precipitating)
Mezi spouštěcí faktory se typicky řadí akutní stresory (konflikty, ztráta blízkého, nemoc, stres v práci či významná životní změna). Tento stres vede krátkodobě k narušení spánku, které je samo o sobě normální reakcí. Problém nastává, pokud po odeznění stresoru potíže přetrvávají.
- Udržující faktory (Perpetuating)
Rozhodující komponenta chronické insomnie. Patří sem:
- maladaptivní spánkové návyky: prodlužování času v posteli, nepravidelný režim, odpolední spánky,
- kognitivní faktory: nadměrné obavy z nedostatku spánku, ruminace, katastrofické interpretace („když neusnu, nezvládnu zítřek“),
- behaviorální strategie: vyhýbání se aktivitám kvůli únavě, zvýšené užívání kofeinu či alkoholu,
- podmíněné vzorce: ložnice se stává signálem bdělosti, nikoli spánku.
Tyto faktory vysvětlují, proč insomnie často přetrvává i po odeznění původní příčiny a proč má tendenci stát se chronickou, pokud není cíleně léčena.
Důsledky neléčené insomnie
Neléčená nebo nedostatečně léčená insomnie má rozsáhlé důsledky pro psychické i fyzické zdraví, funkční kapacitu i celkovou společenskou zátěž. Četné longitudinální studie potvrzují, že insomnie není pouhým nepohodlím či „neškodnou“ součástí stresu, ale významným rizikovým faktorem pro rozvoj dalších onemocnění a komplikací.5,6 Její dopad je přitom kumulativní a s trváním potíží narůstá.
Riziko psychiatrických onemocnění
Insomnie představuje prediktor i udržující faktor řady psychických poruch. Nejlépe doložen je vztah mezi insomnií a depresí. Metaanalýzy ukazují, že přetrvávající insomnie zdvojnásobuje až ztrojnásobuje riziko rozvoje depresivní epizody.5 Podobně existuje robustní evidence pro vztah mezi insomnií a úzkostnými poruchami, kde porucha spánku přispívá k hyperarousalu a emoční dysregulaci.
Dále je insomnie spojena se zvýšeným rizikem:
- zneužívání alkoholu a jiných návykových látek,
- suicidálního chování,
- zhoršeného průběhu již existujících psychiatrických diagnóz.
Riziko kardiometabolických onemocnění
Narušený spánek ovlivňuje autonomní nervový systém, metabolismus glukózy, regulaci krevního tlaku i zánětlivé procesy. Neléčená insomnie je proto spojena se zvýšeným rizikem:
- hypertenze,
- diabetu 2. typu,
- obezity,
- kardiovaskulárních onemocnění, zejména ischemické choroby srdeční.
Metaanalýzy ukazují, že jedinci s chronickou insomnií mají až o 45 % vyšší riziko kardiovaskulárních příhod oproti osobám bez poruchy spánku.6 Podobně existují nálezy podporující vyšší inzulinovou rezistenci a poruchy glukózové tolerance u pacientů s chronickou insomnií.14
Snížená kvalita života a funkční výkon
Insomnie má rozsáhlé dopady na každodenní fungování.4 Pacienti často popisují:
- sníženou energii a vitalitu,
- potíže s koncentrací a pamětí,
- emoční labilitu, podrážděnost, zvýšenou citlivost na stres,
- zhoršení sociálních interakcí,
- celkové snížení pocitu pohody a spokojenosti.
Dlouhodobě se tyto problémy promítají do snížené pracovní výkonnosti, vyšší míry absentismu i prezentismu (tj. přítomnost v práci při sníženém výkonu). Mezinárodní studie ukazují, že pacienti s insomnií mohou ztrácet týdně až několik hodin efektivní práce, což představuje významné ekonomické dopady na společnost i zaměstnavatele.15
Ekonomické dopady a zvýšené zdravotnické náklady
Insomnie patří mezi poruchy spánku s nejvyšší ekonomickou zátěží. Náklady zahrnují:
- přímé výdaje: vyšetření, farmakoterapie, návštěvy zdravotnických zařízení,
- nepřímé náklady: ztráta produktivity, pracovní neschopnost, zvýšené riziko nehod.
Protokol RABBIT trial zdůrazňuje, že insomnie představuje „významný globální zdravotní problém spojený se značnou ekonomickou zátěží“.4 Tato zátěž je umocněna skutečností, že mnoho pacientů nemá přístup k efektivním nefarmakologickým intervencím, což vede k cyklu chronických potíží a opakovaných kontaktů se zdravotním systémem.
V zemích s vysokou prevalencí farmakoterapie se přidávají také náklady spojené s nežádoucími účinky hypnotik, jejich závislostním potenciálem, hospitalizacemi či léčbou komplikací, které se projevují zejména u starších pacientů.12
Diferenciální diagnostika
Insomnie je příznak, který může být projevem celé řady poruch spánku, psychiatrických i tělesných poruch. Pečlivá diferenciální diagnostika je proto nezbytná, aby nedošlo k přehlédnutí jiné primární poruchy spánku (například spánkové apnoe či poruchy cirkadiánního rytmu) nebo závažného somatického či psychiatrického onemocnění.16,17 V praxi je vhodné uvažovat o různých skupinách stavů, které se mohou manifestovat jako „nespavost“, ale vyžadují odlišný diagnostický a terapeutický postup (tab. 2).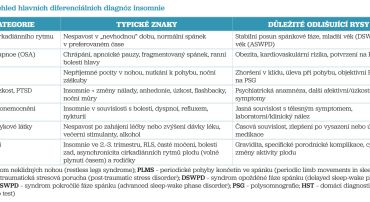
Poruchy cirkadiánního rytmu
Poruchy cirkadiánního rytmu spánek/bdění se projevují nespavostí nebo nadměrnou spavostí v době, kdy jedinec potřebuje spát či být vzhůru, přičemž celková délka spánku může být normální, pokud je spánek umožněn v preferovaném čase.17,18 Je také potřeba odlišit chronodisrupci, což je koncept narušení rytmu spánek/bdění vynucený okolním prostředím (např. práce na směny).19
- Delayed sleep‑wake phase disorder: typicky u adolescentů a mladých dospělých; pacient „nemůže usnout“ před pozdější hodinou a ráno má zásadní problém s probouzením, ale při posunutém režimu (např. o víkendu) spí normálně.
- Advanced sleep‑wake phase disorder: spíše u starších osob; pacient usíná velmi brzy večer a spontánně se budí časně nad ránem.
Na rozdíl od klasické insomnie není problém v neschopnosti spát jako takové, ale v nesouladu mezi vnitřními biologickými hodinami a společenskými či pracovními požadavky.
Spánková apnoe
Může se manifestovat subjektivními potížemi se spánkem, fragmentovaným spánkem nebo častým probouzením, což může být mylně interpretováno jako insomnie.20 Typické příznaky jsou:
- hlasité chrápání,
- apnoické pauzy, pozorované partnerem,
- ranní bolesti hlavy, sucho v ústech,
- nadměrná denní spavost.
Insomnie a obstrukční spánková apnoe (OSA) se navíc často kombinují. Koncept COMISA (comorbid insomnia and sleep apnea) upozorňuje na populaci pacientů, kteří mají současně nespavost a OSA a u nichž je riziko kardiovaskulárních a metabolických komplikací ještě vyšší.16,21 U pacientů s podezřením na OSA (obezita, chrápání, apnoické pauzy, rezistentní hypertenze) by měla být indikována další diagnostika, typicky polysomnografie či domácí monitorace spánku.
Syndrom neklidných nohou a periodické pohyby končetin (RLS/PLMD)
Syndrom neklidných nohou (restless legs syndrome, RLS) a periodic limb movement disorder (PLMD) se často projevují obtížemi s usínáním a častým probouzením, protože pacient je rušen nepříjemnými pocity v dolních končetinách a nutkáním k pohybu.22 Pacienti popisují:
- nepříjemné, těžko popsatelně „tahavé“ či „mravenčivé“ pocity v nohou,
- zhoršení v klidu a večer,
- úlevu při pohybu.
U PLMD jde o opakované stereotypní záškuby končetin během spánku, které vedou k fragmentaci spánku a denní únavě. Diferenciálnědiagnosticky je důležité cíleně se na tyto příznaky ptát; polysomnografie s elektromyografickým vyšetřením dolních končetin může diagnózu potvrdit.
Psychické poruchy
Insomnie je velmi častým symptomem u deprese, úzkostných poruch a posttraumatické stresové poruchy (PTSD).5 Přitom může mít charakter jak
- primární poruchy (insomnia disorder), která zvyšuje riziko deprese a úzkosti, tak
- symptomu v rámci jiné psychiatrické diagnózy (např. předčasné ranní probouzení u deprese, obtížné usínání při večerním „přemílání“ myšlenek u úzkostných poruch, noční můry a častá probouzení u PTSD),
- prodromální fáze schizofrenie a BAP.
Somatické faktory
Řada somatických onemocnění může vést k sekundární insomnii:
- chronická bolest (degenerativní onemocnění páteře, artróza, neuropatie),
- dyspnoe (CHOPN, srdeční selhání, astma),
- gastroezofageální reflux (pálení žáhy v noci, regurgitace),
- nykturie (zvětšení prostaty, srdeční selhání, diuretika).
Léky a návykové látky
Insomnii mohou vyvolávat nebo zhoršovat i některé léky a psychoaktivní látky:16
- stimulancia (methylfenidát, amfetaminy),
- některá antidepresiva (např. aktivující SSRI),
- kortikosteroidy,
- bronchodilatancia,
- látky obsahující kofein, nikotin,
- alkohol (zkrácení latence spánku, ale výrazná fragmentace druhé poloviny noci).
Při hodnocení insomnie je nutné detailně zmapovat farmakoterapii a návyky – včetně volně prodejných přípravků a energetických nápojů. Zvláštní pozornost si zaslouží dlouhodobé užívání hypnotik a Z‑látek, které může vést k závislosti, odvykacím příznakům a tzv. rebound insomnii.12
Nefarmakologické přístupy (první linie)
Současné klinické guidelines jednoznačně doporučují nefarmakologické metody jako první volbu v léčbě chronické insomnie, a to díky jejich dlouhodobé účinnosti, minimálním rizikům a schopnosti cílit na základní behaviorální a kognitivní faktory, které insomnii udržují.16,23 Nejúčinnějším a nejlépe podloženým přístupem je kognitivně‑behaviorální terapie insomnie. V posledních letech však roste dostupnost i dalších metod, včetně krátkých behaviorálních intervencí a digitálních terapeutik (tab. 3).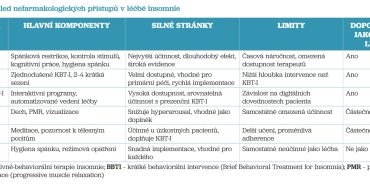
Kognitivně‑behaviorální terapie insomnie (KBT‑I)
KBT‑I je považována za zlatý standard v léčbě chronické insomnie a je doporučována mezinárodními odbornými společnostmi v Evropě, USA i Kanadě.16 Jejím cílem je řešit udržující faktory insomnie; zejména nadměrné kognitivní nabuzení, maladaptivní spánkové návyky a vytvořené asociace mezi ložnicí a bdělostí.
Hlavní komponenty KBT‑I
- Spánková restrikce: zkrácení času v posteli a postupné prodlužování dle spánkové efektivity.
- Kontrola stimulů: odstranění nevhodných asociací (např. práce v ložnici); ložnice má být spojena výhradně se spánkem.
- Kognitivní restrukturalizace: práce s obavami ze spánku, katastrofickými interpretacemi a ruminacemi.
- Spánková hygiena: doplňková složka zaměřená na životní styl, vhodné podmínky ke spánku (světlo, teplota, hluk), stimulancia a pravidelnost režimu.
KBT‑I má dlouhodobý léčebný efekt, který přetrvává i po ukončení terapie a efekt je větší než účinnost hypnotik, jak naznačuje i shrnutí v protokolu multicentrické studie RABBIT.4 KBT‑I je efektivní u dospělých, seniorů, pacientů s komorbidní depresí i u osob užívajících hypnotika.
Krátké behaviorální intervence (BBTI)
BBTI představují zjednodušenou variantu KBT‑I, která je koncipována pro krátké, strukturované intervence zvládnutelné v běžné ambulanci.
Charakteristika BBTI
- obvykle 2–4 krátká sezení,
- zaměření na spánkovou restrikci a kontrolu stimulů,
- důraz na edukaci a motivaci pacienta k dodržování režimových opatření.
V multicentrické RABBIT study byl testován model 3 × 15 minut, který vedl k významnému zlepšení skóre ISI (Insomnia Severity Index).4 Hlavní výhodou BBTI je efektivní proveditelnost, zejména v primární péči, kde časové možnosti neumožňují plnohodnotnou KBT‑I.
BBTI se doporučuje i jako první krok ve step‑care modelech, zvláště pokud pacient není připraven k plné KBT‑I nebo jsou omezené personální kapacity.
Digitální terapeutika
Digitální KBT‑I (dKBT‑I) v podobě webových programů a mobilních aplikací představuje zásadní posun v dostupnosti léčby. Randomizované studie ukazují, že dKBT‑I má srovnatelnou účinnost s prezenční KBT‑I v redukci nespavosti a je významně dostupnější.24
Digitální terapeutika se uplatňují zejména:
- v step‑care modelech,
- jako nástroj pro pacienty v odlehlých regionech,
- jako doplněk farmakoterapie,
- pro pacienty s mírnou až střední insomnií.
Model Direct‑to‑psychology Stepped care ukazuje, že online intervence mohou významně snížit počet pacientů vyžadujících specializovanou péči a zefektivnit průchod zdravotnickým systémem.25
Další nefarmakologické intervence
Relaxační techniky
Progresivní svalová relaxace, dechová cvičení a vizualizace snižují hyperarousal a jsou užitečným doplňkem KBT‑I.23
Mindfulness
Mindfulness‑based interventions (MBI) mohou zlepšovat vnímání tělesného napětí a snížit emoční reaktivitu. Jsou zvlášť vhodné pro pacienty s úzkostí a ruminacemi.26
Edukace spánkové hygieny
Sama o sobě není účinná jako samostatná léčba insomnie, ale je důležitým doplňkem komplexní terapie.4
Základní principy: pravidelný režim, omezení kofeinu, světelné podmínky, fyzická aktivita, odstranění elektronických zařízení z ložnice.
Reálné využití nefarmakologických metod v populaci
Navzdory jednoznačným doporučením zůstává implementace nefarmakologických metod velmi omezená. Velká korejská populační studie zahrnující více než 500 000 pacientů ukazuje, že pouze 0,01 % pacientů obdrží nefarmakologickou léčbu při první diagnóze insomnie a 97,5 % ji nedostane nikdy.27
Důvody zahrnují:
- omezenou dostupnost vyškolených terapeutů,
- časovou náročnost KBT‑I,
- nedostatečné povědomí mezi lékaři i pacienty,
- preferenci rychlého farmakologického řešení.
Tato data ukazují, že existuje značná mezera mezi doporučeními odborných společností a realitou klinické praxe, což má zásadní epidemiologické a ekonomické důsledky.
Farmakologická léčba insomnie
Farmakologická léčba zaujímá v terapii insomnie doplňkovou roli a měla by být indikována pouze v situacích, kdy nefarmakologické přístupy nejsou dostupné, selhávají nebo pokud pacient trpí akutní formou insomnie, která významně narušuje fungování. Současná doporučení zdůrazňují, že hypnotika nejsou určena k dlouhodobému podávání a měla by být využívána s opatrností, zejména u seniorů a u pacientů s komorbiditami.16,28
Indikace farmakoterapie
Farmakoterapie má své legitimní místo v léčbě insomnie, avšak její použití musí být dobře zváženo s ohledem na rizika a dlouhodobý efekt.
Hlavní indikace zahrnují:
- Krátkodobé řešení akutní insomnie: typicky v souvislosti s výrazným stresorem či akutní životní změnou. Cílem je stabilizace spánku a prevence rozvoje maladaptivních návyků.
- Selhání nebo nedostupnost KBT‑I: pokud pacient nemá přístup ke KBT‑I nebo pokud při adekvátním vedení nedojde ke zlepšení, je možné zvážit farmakoterapii jako doplňkovou modalitu.
- Komorbidní psychiatrické obtíže: insomnie spojená s depresí, úzkostnými poruchami či jinými psychiatrickými diagnózami může vyžadovat farmakoterapii zaměřenou nejen na spánek, ale i na základní onemocnění.5
Farmakoterapie by měla být časově omezená, měla by být pravidelně revidována a vždy kombinována s režimovými a behaviorálními opatřeními.
Skupiny léčiv
Melatonin a agonisté melatoninových receptorů
Melatonin a zejména jeho selektivní agonisté, jako je ramelteon, působí prostřednictvím receptorů MT1 a MT2 v suprachiasmatickém jádru, kde podporují regulaci cirkadiánního rytmu a nástupu spánku.29 Ramelteon je schválen pro léčbu poruchy iniciace spánku a má velmi nízký potenciál pro vznik závislosti. U nás zatím dostupný není.
Výhody:
- žádné významné kognitivní nebo motorické vedlejší účinky,
- vhodný pro pacienty se závislostním rizikem,
- bezpečnější pro seniory.
Benzodiazepiny
Benzodiazepiny (v ČR nejčastěji klonazepam, bromazepam, diazepam a alprazolam, ale i jiné) byly historicky často využívány v léčbě insomnie, avšak jejich role se postupně omezuje.
Limitace:
- riziko tolerance a závislosti,
- významné kognitivní nežádoucí účinky u starších pacientů,
- riziko pádů a útlumu dýchání,
- potenciál rebound insomnie po vysazení.
Směrnice doporučují benzodiazepiny pouze pro krátkodobé použití (max. několik týdnů) a pouze tam, kde jiné metody selhaly.28
Z‑látky (zolpidem, zopiklon, eszopiklon)
Z‑látky jsou v mnoha zemích nejčastěji předepisovanými hypnotiky díky rychlému nástupu účinku a příznivému vlivu na spánkovou latenci.
Výhody:
- rychlý účinek,
- menší denní sedace než u benzodiazepinů.
Rizika:
- vysoké riziko závislosti a tolerance,
- výskyt komplexních poruch chování ve spánku: sleepwalking, sleep‑driving, noční jedení,
- rizika při kombinaci s alkoholem.
Sedativní antidepresiva
Sedativní antidepresiva, jako jsou mirtazapin, trazodon, doxepin či amitriptylin v nízkých dávkách, jsou užitečná zejména u pacientů s komorbidní depresí, úzkostí nebo bolestí. Trazodon vykazuje příznivý vliv na spánkovou kontinuitu i latenci usnutí, ačkoli může způsobit ranní sedaci.30 Nízkodávkovaný doxepin je americkým Úřadem pro kontrolu potravin a léčiv (FDA) schválen pro udržovací léčbu chronické insomnie.
Antipsychotika
Klasická antipsychotika – melperon: je využíván v léčbě chronické insomnie s neklidem u seniorů, u pacientů trpících demencí a u pacientů s delirii.
Nevýhody:
- ranní ospalost,
- hypotenze,
- zácpa.
Atypická antipsychotika – zejména quetiapin: jsou někdy využívána pro léčbu insomnie, avšak jejich použití je kontroverzní. Nevýhody:
- metabolické nežádoucí účinky,
- extrapyramidové symptomy,
- riziko ortostatické hypotenze.
Antipsychotika nejsou doporučována jako léčba primární insomnie, ale mohou být indikována u pacientů s komorbidní psychózou, bipolární poruchou či těžkou úzkostí.16
Antihistaminika
H1‑antagonisté (např. difenhydramin, hydroxyzin) mají sedativní účinek, avšak důkazy o jejich účinnosti u chronické insomnie jsou omezené a jejich použití je zatíženo:
- anticholinergními nežádoucími účinky,
- rychlou tolerancí,
- rizikem kognitivního poškození u seniorů.
Proto nejsou doporučována jako primární ani dlouhodobá léčba insomnie.28
Rizika farmakoterapie
Farmakologická léčba insomnie nese řadu specifických rizik, která je nutné pečlivě monitorovat:
- Riziko závislosti na Z‑látkách
Zolpidem a zopiklon jsou látky s vysokým potenciálem vzniku závislosti. Je popsáno riziko eskalace dávek, abstinenčních příznaků i zneužívání.12
- Rebound insomnie
Po náhlém vysazení hypnotik, zejména benzodiazepinů a Z‑látek, se může objevit výrazné zhoršení spánku, které může pacienta vést k návratu k užívání hypnotik.
- Kognitivní a motorické nežádoucí účinky u seniorů
Starší pacienti jsou obzvláště citliví na rizika:
- pádů,
- zmatenosti,
- zpomalení psychomotorického tempa,
- deliria.
Z tohoto důvodu je farmakoterapie u seniorů indikována pouze ve výjimečných případech.
- Kombinace se sedativy nebo alkoholem
Hypnotika mohou v kombinaci s alkoholem či opioidy zvyšovat riziko:
- útlumu dechového centra,
- zhoršené koordinace,
- komplexních poruch chování během spánku,
- akutní intoxikace.
Pacienti musejí být o těchto rizicích důrazně edukováni.
Jiné možnosti léčby
Přestože KBT‑I představuje zlatý standard v léčbě chronické insomnie a farmakoterapie, slouží jako doplňková modalita, v praxi se u některých pacientů uvažuje také o využití dalších metod. Tyto postupy bývají indikovány zejména tehdy, když tradiční léčba není dobře tolerována, není dostupná nebo pokud pacient preferuje alternativní přístupy. Jejich účinnost je však zpravidla méně podložena vědeckými důkazy a jejich role zůstává doplňková.16
Transkraniální stimulace a neurofeedback
Transkraniální stimulace (zejména transkraniální stejnosměrná stimulace – tDCS – a repetitivní transkraniální magnetická stimulace – rTMS) patří mezi neuromodulační metody, které se zkoumají v léčbě insomnie s cílem ovlivnit kortikální excitabilitu a procesy spojené s hyperarousalem.
- tDCS může modulovat aktivitu prefrontální kůry a snižovat hyperarousal, který je podstatným udržujícím mechanismem insomnie.
- rTMS byla studována zejména u komorbidní deprese, avšak některé práce naznačují zlepšení spánkových parametrů jako sekundární efekt této léčby.31 Metaanalýzy ukazují, že rTMS, pokud je aplikována s vysokou frekvencí (např. 10 Hz), může zlepšit spánek tím, že potlačuje hyperexcitabilitu neuronálních sítí odpovědných za nespavost.32,33 Důležité je také cílení stimulace, přičemž stimulace levé dorzolaterální prefrontální oblasti byla spojena se zlepšením spánkového cyklu.32,33 Různé studie navíc přinesly důkazy o dlouhodobém efektu rTMS na neuroplasticitu, což umožňuje trvalejší změny v měření kvality spánku.34
Přestože počáteční výsledky jsou slibné, současné důkazy jsou heterogenní a neuromodulační metody nejsou doporučovány jako standardní léčba insomnie. Jejich využití je vhodné pouze v rámci specializovaných nebo výzkumných pracovišť.
Neurofeedback je metoda, která se snaží upravit mozkovou aktivitu prostřednictvím tréninku EEG biofeedbacku. Některé studie naznačují zlepšení spánkové latence a efektivity, avšak metodologická kvalita těchto studií je většinou nízká a chybí dostatečná robustní evidence.35
Kraniální elektrostimulace (CES)
Kraniální elektrostimulace (cranial electrostimulation, CES) je neuromodulační metoda využívající nízkofrekvenční elektrické stimuly působící na centrální nervový systém. Její účinek je připisován modulaci limbických a retikulárních struktur a ovlivnění serotoninergního a noradrenergního systému.36
Nedávná studie kombinující CES s hudební intervencí u pacientů s insomnií ukázala potenciální zlepšení spánkových parametrů, zejména spánkové latence a subjektivní kvality spánku.37 Výsledky studie však odrážejí pilotní charakter výzkumu a je zapotřebí větších randomizovaných studií, aby mohla být CES doporučena jako standardní léčba.
CES tak představuje slibnou, ale zatím experimentální metodu, která může být využívána pouze jako doplněk ke standardní terapii.
Fytoterapie
Fytoterapeutické přípravky pacienti často preferují pro jejich „přírodní“ charakter a příznivý bezpečnostní profil. Jejich účinnost je však zpravidla nižší než u standardních metod a vědecké důkazy jsou omezené.
Melissa officinalis (meduňka lékařská)
Některé studie naznačují mírný anxiolytický a sedativní účinek, který může pomoci zejména u lehkých forem insomnie doprovázených úzkostmi.38
Valeriana officinalis (kozlík lékařský)
Valeriána má mírný hypnotický účinek, pravděpodobně prostřednictvím GABAergních mechanismů. Metaanalýzy však ukazují rozporuplné výsledky a metodologické limity dostupných studií.21
Další rostlinné extrakty
Chmel, levandule či passiflora mohou mít doplňkový účinek, ale nejsou doporučovány jako monoterapie chronické insomnie.
Obecně se fytoterapie využívá spíše jako podpůrná modalita než jako léčba první volby.
Nekombinovat s farmakoterapií!
Praktické postupy pro lékaře
V ambulantní praxi, zejména v ordinacích praktických lékařů, internistů, neurologů a psychiatrů, je insomnie jedním z nejčastějších důvodů konzultací. Efektivní diagnostika a léčba vyžadují strukturovaný přístup, který umožní rychle identifikovat typickou insomnii, odlišit ji od jiných poruch spánku a stanovit adekvátní terapeutický plán. Následující postupy vycházejí z mezinárodních doporučení a klinických guidelines.16,28
Vyšetření pacienta s insomnií
Vyšetření pacienta s podezřením na insomnii by mělo být systematické a zahrnovat:
- Strukturovaný rozhovor
Klíčové oblasti:
- charakter potíží (SOL, WASO, EMA),
- délka trvání a frekvence,
- denní dopady,
- spánkový režim a rituály,
- užívání stimulantů, alkoholu, léků,
- somatické a psychiatrické komorbidity,
- předchozí pokusy o léčbu.
Doporučuje se orientovat pacienta k uvedení konkrétních časových údajů (např. doba usínání, čas probouzení, počet probuzení, čas ležení v posteli beze spánku).
- Spánkový deník (minimálně 1 týden)
Spánkový deník je jednoduchý, ale velmi informativní nástroj a měl by být standardní součástí diagnostiky. Pomáhá hodnotit:
- dobu usínání,
- dobu bdění v noci,
- čas probuzení,
- spánkovou efektivitu.
Spánkový deník je základem i pro metody jako spánková restrikce nebo BBTI (Brief Behavioral Treatment for Insomnia), popsané například v RABBIT protokolu.4
- Insomnia Severity Index (ISI)
ISI je validovaná škála, která umožňuje rychle určit závažnost insomnie a sledovat změny v průběhu léčby.3 Praktické rozmezí hodnocení je:
- 0–7: žádné nebo minimální obtíže,
- 8–14: mírná insomnie,
- 15–21: středně těžká insomnie,
- 22–28: těžká insomnie.
- Screening na OSA, RLS, úzkost a depresi
- OSA: otázky na chrápání, apnoi, ranní bolesti hlavy,
- RLS: typické nepříjemné pocity v nohou zhoršující se večer,22
- úzkost a deprese: GAD‑7, PHQ‑9,
- další komorbidity: bolest, reflux, dyspnoe.
Řádná diferenciální diagnostika je zásadní, protože sekundární insomnie má často odlišný terapeutický rámec.
Algoritmus léčby
Praktický léčebný algoritmus shrnuje doporučené kroky v péči o pacienta s insomnií:
- Diagnostika poruchy podle MKN‑11 / DSM‑5‑TR
Identifikace insomnia disorder na základě nočních příznaků a denní dysfunkce, trvání ≥ 3 měsíce.
- Diferenciální diagnostika a řešení komorbidit
Léčba primárního somatického nebo psychiatrického onemocnění je často nezbytná pro úspěšnou terapii insomnie.16
- První volba: KBT‑I / BBTI / digitální KBT‑I
- KBT‑I je nejúčinnější metodou s dlouhodobým efektem.
- BBTI je vhodná pro primární péči. Efekt prokázán ve studii RABBIT.4
- Digitální KBT‑I je srovnatelně účinná a dostupná.24
- Farmakoterapie pouze jako doplněk
Farmakoterapie se uplatňuje při:
- akutní insomnii,
- selhání nebo nedostupnosti KBT‑I,
- výrazné komorbiditě (deprese, úzkosti).
Volba léku závisí na profilu pacienta a rizicích.28
- Kontrola účinnosti po 4–8 týdnech
Doporučuje se hodnotit:
- pokles ISI,
- zlepšení spánkové efektivity,
- subjektivní kvalitu spánku.
Pokud nedochází ke zlepšení, je vhodné revidovat diagnózu a zaměřit se na adherenci ke KBT‑I nebo komorbidity.
- Prevence relapsu
- pravidelný spánkový režim,
- omezení času v posteli,
- dodržování pravidel spánkové hygieny,
- pokračování ve strategiích kontroly stimulů.
Pacient by měl být edukován, že občasné epizody špatného spánku jsou normální a neměly by vést k návratu maladaptivních návyků.
Red flags; kdy pacienta odeslat na specializované pracoviště
V některých situacích je nutné pacienta odeslat k neurologovi, specialistovi na spánkovou medicínu nebo psychiatrovi:
- Podezření na obstrukční spánkovou apnoi (OSA)
- hlasité chrápání,
- pozorované apnoe,
- výrazná denní spavost,
- rezistentní hypertenze.
Nutné dovyšetření: polysomnografie nebo domácí monitorace spánku.20
- Parasomnie s rizikovým chováním
Například:
- poruchy chování v REM spánku,
- noční bloudění s ohrožením,
- komplexní poruchy chování vyvolané Z‑látkami.12
- Chronické užívání benzodiazepinů a hypnotik a vznik závislosti
Pacienti užívající dlouhodobě benzodiazepiny nebo hypnotika mají vysoké riziko závislosti a komplikací. Specialisté mohou zajistit:
- řízené vysazování,
- substituci,
- psychoterapeutickou podporu.
Závěr
Insomnie je jednou z nejčastějších poruch spánku a její dopady na psychické zdraví, kognitivních funkce, sociální fungování i celkovou kvalitu života jsou závažné. Ačkoli je vysoce prevalentní napříč všemi věkovými skupinami, jedná se zároveň o poruchu, kterou lze účinně léčit. Zásadní je rozpoznat insomnii jako samostatnou diagnózu od insomnie jako doprovodného příznaku jiného onemocnění.
Nejúčinnějším a mezinárodně doporučovaným postupem je kognitivně‑behaviorální terapie insomnie (KBT‑I), která cíleně zasahuje do udržujících mechanismů poruchy a poskytuje dlouhodobý terapeutický efekt. Krátké behaviorální intervence a digitální terapeutické programy rozšiřují možnosti, jak tyto metody nabídnout i v přetížené ambulantní praxi. Farmakoterapie má své nezastupitelné místo, avšak pouze jako doplněk v případech, kdy je rychlá stabilizace spánku nezbytná nebo pokud nejsou nefarmakologické postupy dostupné či účinné. Její použití však vyžaduje opatrnost, znalost rizik a pravidelné přehodnocování.
Úspěšná léčba insomnie vychází z informované volby terapie, která respektuje klinický obraz pacienta, přítomné komorbidity i jeho preference. Takový přístup zlepšuje nejen prognózu a kvalitu života, ale přispívá také ke snížení ekonomické a společenské zátěže spojené s chronickou insomnií.
Role lékaře je v tomto procesu zásadní: spočívá ve včasné diagnostice, srozumitelné edukaci pacienta, správné indikaci léčby a podpoře adherence k terapii. Systematický, důsledně strukturovaný přístup umožňuje lékařům poskytovat efektivní péči, předcházet chronifikaci potíží a pomáhat pacientům k obnově zdravého spánkového rytmu.
1–4 Prof. MUDr. Ján Praško Pavlov, CSc.,
1,2 PhDr. Marie Ocisková, Ph.D.,
5 MUDr. Jakub Vaněk, Ph.D.,
1 MUDr. David Pánek, Ph.D.,
1 MUDr. Boris Dvořáček,
1 MUDr. Pavel Doubek, Ph.D.
1 Centrum duševní rehabilitace Jessenia, Rehabilitační nemocnice Beroun
2 Univerzita Palackého v Olomouci, Lékařská fakultaa Fakultní nemocnice Olomouc, Klinika psychiatrie
3 Univerzita Konstantina Filozofa v Nitře, Fakulta sociálních věd a zdravotnictví, Katedra psychologických věd, Slovensko
4 Katedra psychoterapie, IPVZ Praha
5 Beskydské centrum duševního zdraví, Nemocnice ve Frýdku‑Místku
Korespondenční adresa: praskojan@seznam.cz
Literatura
- American Psychiatric Association. Diagnostic and Statistical Manual of Mental Disorders. 5th ed. Text Revision (DSM‑5‑TR). Washington, DC: American Psychiatric Publishing; 2022.
- Ohayon MM. Epidemiology of insomnia: what we know and what we still need to learn. Sleep Med Rev 2002;6:97–111. doi: 10.1053/smrv.2002.0186
- Morin CM, Belleville G, Bélanger L, Ivers H. The Insomnia Severity Index: psychometric indicators to detect insomnia cases and evaluate treatment response. Sleep 2011;34:601–608. doi: 10.1093/sleep/34.5.601
- Nagai M, Noma H, Sakata M, et al. Reasonable access to brief behavioural insomnia treatment among medical and psychiatric outpatients (RABBIT): a multicentre randomised controlled trial protocol. BMJ Open 2025;15:e094602. doi: 10.1136/bmjopen‑2024‑094602
- Baglioni C, Battagliese G, Feige B, et al. Insomnia as a predictor of depression: a meta‑analytic evaluation of longitudinal epidemiological studies. J Affect Disord 2011;135:10–19. doi: 10.1016/j.jad.2011.01.011
- Sofi F, Cesari F, Casini A, et al. Insomnia and risk of cardiovascular disease: a meta‑analysis. Eur J Prev Cardiol 2014;21:57–64. doi: 10.1177/2047487312460020.
- Shi T, Min M, Sun Ch, et al. Does insomnia predict high risk of cancer? A systematic review an meta‑analysis of cohort studies. J Sleep Res 2020;29:e12876. Doi: 10.1111/jsr.12876.
- Fang HF, Miao NF, Chen ChD, et al. Risk of cancer in patients with insomnia, parasomnia, and obstructive sleep apnea: A Nationwide Nested Case‑Control Study. J Cancer 2015;6:1140–1147. doi: 10.7150/jca.12490
- Morin CM, Jarrin DC. Epidemiology of Insomnia: Prevalence, Course, Risk Factors, and Public Health Burden. Sleep Med Clin 2022;17:173–191. doi: 10.1016/j.jsmc.2022.03.003
- Kapella MC, Herdegen JJ, Perlis ML, et al. Cognitive behavioral therapy for insomnia comorbid with COPD is feasible with preliminary evidence of positive sleep and fatigue effects. Int J Chron Obstruct Pulmon Dis 2011;6:625–65. doi: 10.2147/COPD.S24858
- World Health Organization. International Classification of Diseases 11th Revision (ICD‑11). Geneva: WHO; 2019.
- Stelzer FG, Bacelar A, Éckeli AL, et al. Z‑drug abuse and dependence: clinical guideline of the Brazilian Academy of Neurology for diagnosis and management. Arq Neuropsiquiatr 2025;83:1–24. doi: 10.1055/s‑0045‑1812323
- Spielman AJ, Caruso LS, Glovinsky PB. A behavioral perspective on insomnia treatment. Psychiatr Clin North Am 1987;10:541–553.
- Cappuccio FP, D’Elia L, Strazzullo P, Miller MA. Quantity and quality of sleep and incidence of type 2 diabetes: a systematic review and meta‑analysis. Diabetes Care 2010;33:414–420. doi: 10.2337/dc09‑1124
- Hillman DR, Lack LC. Public health implications of sleep loss: the community burden. Med J Aust 2013;199:S7–10. doi: 10.5694/mja13.10620
- Riemann D, Baglioni C, Bassetti C, et al. European guideline for the diagnosis and treatment of insomnia. J Sleep Res 2017;26:675–700. doi: 10.1111/jsr.12594
- Sateia MJ. International classification of sleep disorders‑third edition: highlights and modifications. Chest 2014;146:1387–1394. doi: 10.1378/chest.14‑0970
- Sack RL, Auckley D, Auger RR, et al.; American Academy of Sleep Medicine. Circadian rhythm sleep disorders: part I, basic principles, shift work and jet lag disorders. An American Academy of Sleep Medicine review. Sleep 2007;30:1460–1483. doi: 10.1093/sleep/30.11.1460
- Erren TC, Reitel RJ. Defining chronodisruption. J Pineal Res 2009;46:245–247. doi:10.1111/j.1600‑079X.2009.00665.x
- Kapur VK, Auckley DH, Chowdhuri S, et al. Clinical Practice Guideline for Diagnostic Testing for Adult Obstructive Sleep Apnea: An American Academy of Sleep Medicine Clinical Practice Guideline. J Clin Sleep Med 2017;13:479–504. doi: 10.5664/jcsm.6506
- Kritikou I, Basta M, Vgontzas AN, et al. Sleep apnoea and the hypothalamic‑pituitary‑adrenal axis in men and women: effects of continuous positive airway pressure. Eur Respir J 2016;47:531–540. doi: 10.1183/13993003.00319‑2015
- Allen RP, Picchietti DL, Garcia‑Borreguero D, et al.; International Restless Legs Syndrome Study Group. Restless legs syndrome/Willis‑Ekbom disease diagnostic criteria: updated International Restless Legs Syndrome Study Group (IRLSSG) consensus criteria‑‑history, rationale, description, and significance. Sleep Med 2014;15:860–873. doi: 10.1016/j.sleep.2014.03.025
- Edinger JD, Means MK. Cognitive‑behavioral therapy for primary insomnia. Clin Psychol Rev 2005;25:539–558. doi: 10.1016/j.cpr.2005.04.003
- Luik AI, Kyle SD, Espie CA. Digital Cognitive Behavioral Therapy (dCBT) for Insomnia: a State‑of‑the‑Science Review. Curr Sleep Med Rep 2017;3:48–56. doi: 10.1007/s40675‑017‑0065‑4
- Winter S, Crocker S, Rolls T, et al. Direct to psychology stepped care model implementation in the multidisciplinary sleep service: study protocol. BMC Health Serv Res 2025;25:1101. doi: 10.1186/s12913‑025‑13134‑5
- Ong JC, Shapiro SL, Manber R. Mindfulness meditation and cognitive behavioral therapy for insomnia: a naturalistic 12‑month follow‑up. Explore (NY) 2009;5:30–36. doi: 10.1016/j.explore.2008.10.004
- Choi M, Lee J, Lee J, et al. Trends in non‑pharmacological treatment for insomnia: A nationwide study. PLoS One 2025;20:e0334142. doi: 10.1371/journal.pone.0334142
- Qaseem A, Kansagara D, Forciea MA, et al.; Clinical Guidelines Committee of the American College of Physicians. Management of Chronic Insomnia Disorder in Adults: A Clinical Practice Guideline From the American College of Physicians. Ann Intern Med 2016;165:125–133. doi: 10.7326/M15‑2175
- Hardeland R, Pandi‑Perumal SR, Cardinali DP. Melatonin. Int J Biochem Cell Biol 2006;38:313–316. doi: 10.1016/j.biocel.2005.08.020
- Jaffer KY, Chang T, Vanle B, et al. Trazodone for Insomnia: A Systematic Review. Innov Clin Neurosci 2017;14:24–34.
- Clark C, Cole J, Winter C, et al. A Review of Transcranial Magnetic Stimulation as a Treatment for Post‑Traumatic Stress Disorder. Curr Psychiatry Rep 2015;17:83. doi: 10.1007/s11920‑015‑0621‑x
- Huang J, Ye J, Gao M, et al. Lateralized differences in power spectra across different frequency bands during NREM sleep in patients with primary insomnia. Front Neurosci 2025;19:1532011. doi: 10.3389/fnins.2025.1532011
- Sun J, Zhang B, Xu W, et al. Effectiveness of repetitive transcranial magnetic stimulation for insomnia disorder on fear memory extinction: study protocol for a randomised controlled trial. Trials 2024;25:396. doi: 10.1186/s13063‑024‑08198‑3
- Ma H, Lin J, He J, et al. Effectiveness of TES and rTMS for the Treatment of Insomnia: Meta‑Analysis and Meta‑Regression of Randomized Sham‑Controlled Trials. Front Psychiatry 2021;12:744475. doi: 10.3389/fpsyt.2021.744475
- Cortoos A, De Valck E, Arns M, et al. An exploratory study on the effects of tele‑neurofeedback and tele‑biofeedback on objective and subjective sleep in patients with primary insomnia. Appl Psychophysiol Biofeedback 2010;35:125–134. doi: 10.1007/s10484‑009‑9116‑z
- Shekelle PG, Cook IA, Miake‑Lye IM, et al. Benefits and Harms of Cranial Electrical Stimulation for Chronic Painful Conditions, Depression, Anxiety, and Insomnia: A Systematic Review. Ann Intern Med 2018;168:414–421. doi: 10.7326/M17‑1970
- Tsou YA, Hung BL, Chang WD. Comparing the Effects of Cranial Electrotherapy Stimulation and Cognitive Behavioral Therapy for Insomnia on Daily Mood and Physiological Sleep Parameters in Athletes with Poor Pre‑Competition Sleep Quality. Life (Basel) 2025;15:905. doi: 10.3390/life15060905
- Cases J, Ibarra A, Feuillère N, et al. Pilot trial of Melissa officinalis L. leaf extract in the treatment of volunteers suffering from mild‑to‑moderate anxiety disordersand sleep disturbances. Med J Nutr Metab 2011;4:211–218. doi: 10.1007/s12349‑010‑0045‑4